带状疱疹(生蛇)是由引起水痘的“水痘-带状疱疹病毒”重新激活所导致的。1 其特征是在身体上出现疼痛的带状水疱红疹,病程通常持续 2 到 4 周。2 虽然大多数患者经治疗后,得以完全康复,但有些人可能会出现持续数月甚至数年的并发症;其中最常见的并发症是患处持续性的神经痛(称为带状疱疹后神经痛)。 1,2
任何曾罹患水痘或接触水痘病毒的人,都可能感染生蛇。 1

哪些因素可能增高您罹患带生蛇的风险?
最重要的危险因素是年龄增长,50岁及以上人群发病率显著增高。1
为什么年龄是重要的危险因子?
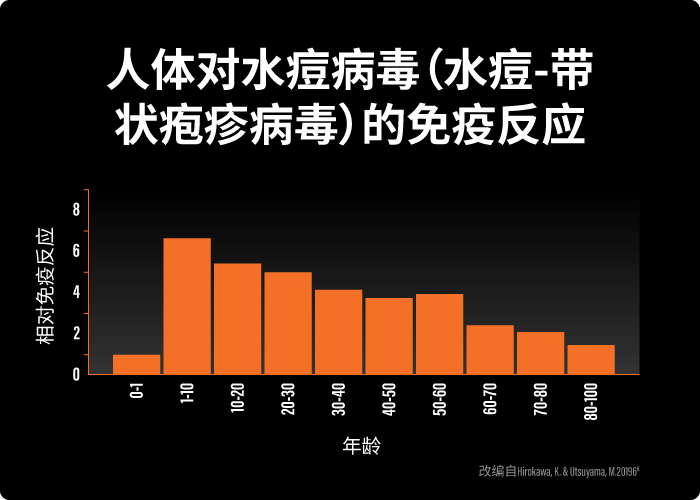
随着年龄增长,我们的免疫系统会减弱。1 年龄相关性免疫功能下降这是一种自然过程,被称为「年龄相关的免疫力下降」。5 这会使通常不活跃的水痘病毒重新激活,导致生蛇发作。1 事实上,罹患生蛇的风險及其并发症的风险,都会随年龄增长而增加。 4 这就是为什么我们鼓励50岁以上的人,应与医生讨论 生蛇预防 之道。 1
「年龄相关性免疫功能下降」增加生蛇风险的时间线 6
慢性疾病: 糖尿病、心脏病、哮喘、慢性肺病和慢性肾病,也会对免疫系统产生负面影响。这意味着患有这些慢性疾病的人,除了面临随年龄增长而带来的风险外,患上生蛇的风险也更高。 1,7
压力: 最近经历过身体创伤,或高度情绪或心理压力的人,罹患生蛇的风险会增高。 1,8,9
其他感染: 同时患有其他感染性疾病(例如:HIV),或最近从感染恢复(例如:COVID-19),也会增加罹患生蛇的风险 。 1,7,10
家族史: 有生蛇家族史的人(一级亲属),罹患生蛇的风险也会增高。 7
免疫系统减弱: 因已知疾病而导致免疫功能低下,或正在服用抑制免疫系统药物(例如:抗癌药物,或大剂量类固醇)的人,罹患生蛇的风险也会增高。 1,7,11
进行「 带状疱疹风险测试 」,以测试您的风险,并向您的医生咨询预防生蛇的方案与措施。

- World Health Organization. Shingles (herpes zoster). Available at: https://www.who.int/news-room/fact-sheets/detail/shingles-(herpes-zoster). Accessed 17 September 2025.
- Centers for Disease Control and Prevention. Shingles symptoms and complications. Available at: https://www.cdc.gov/shingles/signs-symptoms/index.html. Accessed 17 September 2025.
- Kilgore, P.E., et al. (2003). Varicella in Americans from NHANES III: Implications for control through routine immunization. Journal of Medical Virology, 70(Suppl 1), S111–118.
- Centers for Disease Control and Prevention. Shingles facts and stats. Available at: https://www.cdc.gov/shingles/data-research/index.html. Accessed 17 September 2025.
- Weyand, C. M. & Goronzy, J. J. (2016) Aging of the immune system: Mechanisms and therapeutic Targets. Annals of the American Thoracic Society, 13(Suppl 5), S422–S428.
- Hirokawa, K. & Utsuyama, M. (2019). Assessment of age-related decline of immunological function and possible methods for immunological restoration in elderly. Handbook of Immunosenescence, 19, 2767–2793.
- Steinmann, M., et al. (2024). Risk factors for herpes zoster infections: A systematic review and meta-analysis unveiling common trends and heterogeneity patterns. Infection, 52, 1009–1026.
- Thomas, S. L., et al. (2004). Case-control study of the effect of mechanical trauma on the risk of herpes zoster. British Medical Journal, 328(7437), 439.
- Schmidt, S. A. J., et al. (2021). Perceived psychological stress and risk of herpes zoster: A nationwide population‐based cohort study. British Journal of Dermatology, 185, 130–138.
- Bhavsar, A., et al. (2022). Increased risk of herpes zoster in adults ≥50 years old diagnosed with COVID-19 in the United States. Open Forum Infectious Diseases, 9(5):ofac118.
- Chawki, S., et al. (2022). Incidence of complications of herpes zoster in individuals on immunosuppressive therapy: A register-based population study. Journal of Infection, 84, 531–536.
- GSK 不对第三方网站内容负责。


